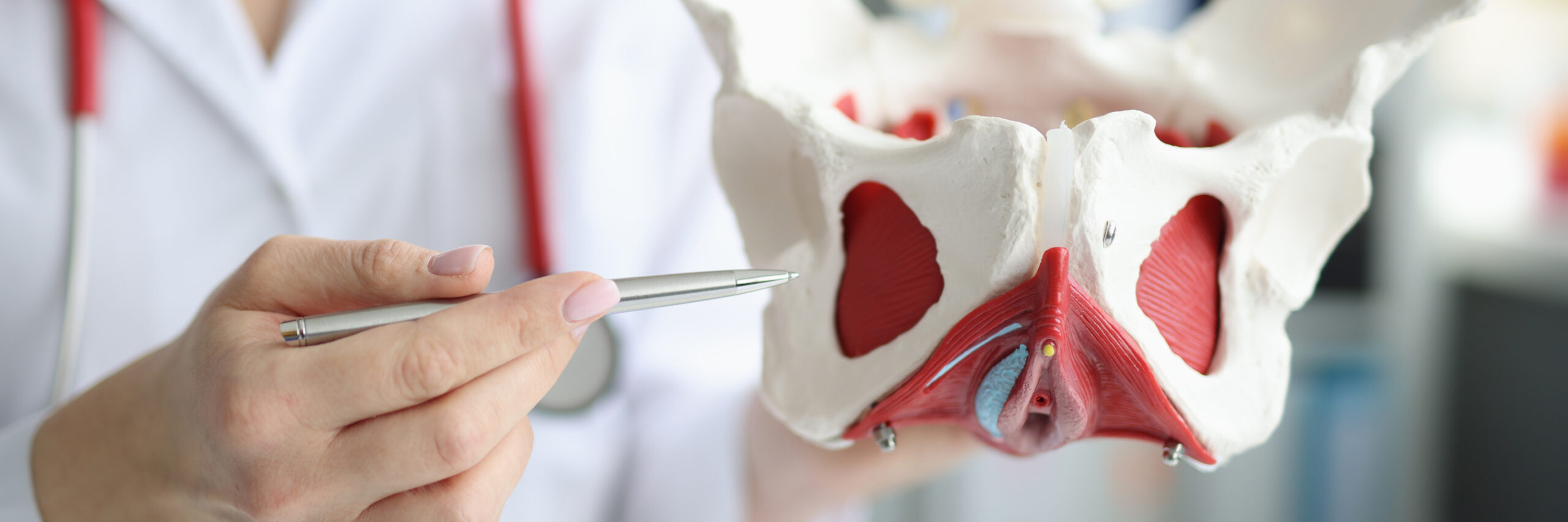
Der Beckenboden
Allgemeine Informationen zum Thema Beckenboden
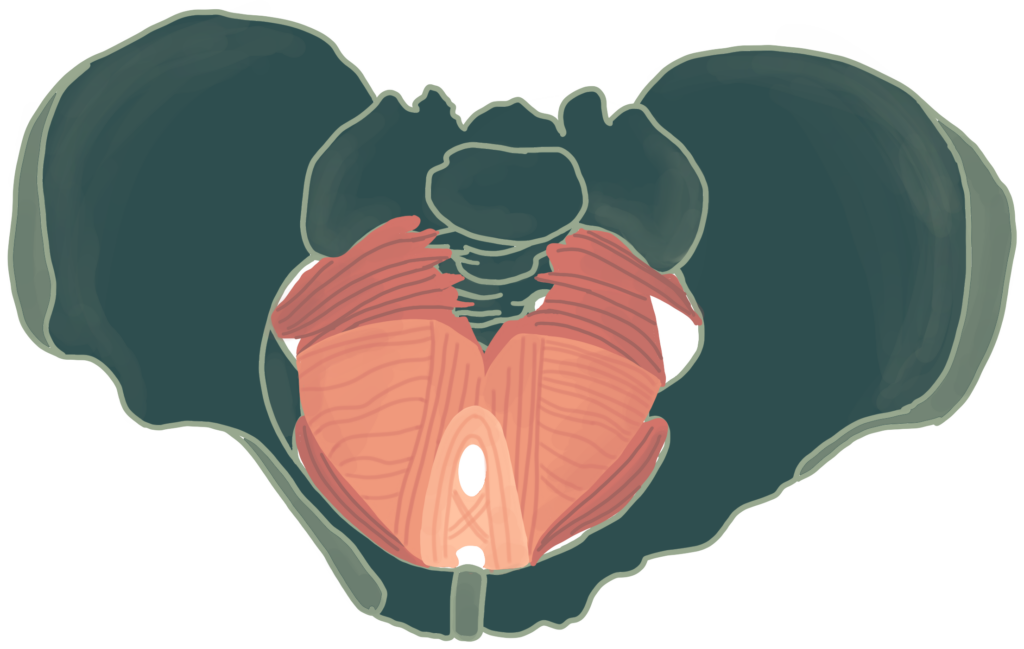
Der Beckenboden
Die meisten Menschen kommen entweder erst in der Schwangerschaftsgymnastik mit der Relevanz des Beckenbodens in Berührung oder wenn sie bereits unter den Beschwerden einer Funktionsstörung leiden. Der Beckenboden bildet allerdings nicht nur in der Gynäkologie, Urologie oder Hebammenkunde eine entscheidende Instanz. Auch die Physiotherapie und Chirurgie baut auf seine Funktionen. Dafür, dass der Beckenboden für so viele Bereiche der Medizin eine so entscheidende Rolle spielt, ist das Bewusstsein dafür in der Bevölkerung tendenziell gering.
Diese Abwesenheit an Aufklärung rührt einerseits davon, dass die Symptome von Beckenbodenbeschwerden immer noch als Tabu-Themen zählen, die den meisten Betroffenen zu unangenehm sind, um darüber zu sprechen. Zudem kommt, dass es bei den Beckenbodenmuskeln nicht so offensichtlich ist, bei welchen Bewegungen im Alltag man sie überhaupt braucht. Außerdem ist die Anspannung der Beckenbodenmuskulatur von außen nicht sichtbar.
Beim Heben eines Gegenstandes zum Beispiel kann man ganz klar einordnen oder gar spüren, dass man auf jeden Fall die Armmuskulatur benötigt. Und dass beim Laufen die Beinmuskulatur aktiv ist, ist ebenso logisch nachvollziehbar. Bei den Beckenbodenmuskeln ist das für die meisten Menschen deutlich schwieriger.
Besonders häufig sind Frauen von Beckenbodenbeschwerden betroffen. Dies hat anatomische Gründe. Das weibliche Becken ist breiter und höher gebaut als das männliche, wobei der Beckenraum deutlich größer ist, um die Geburt eines Kindes ermöglichen zu können. Ihre Muskeln und das Bindegewebe sind elastischer, wodurch Frauen wesentlich anfälliger sind für verschiedene Funktionsstörungen [1]. So bestanden im Jahr 2011 allein in Deutschland ca. zwei Drittel aller inkontinenten Personen aus Frauen [2].
Im Folgenden kann nachgelesen werden, was man genau unter dem Beckenboden versteht, wo er zu finden ist und wie sich die Funktionsstörungen äußern. Da das Projekt „3PD“ zunächst auf Frauen als Zielgruppe spezialisiert ist, wird im Folgenden nur auf den weiblichen Beckenboden eingegangen.
Allgemeines
Um die Aufgaben des Beckenbodens besser nachvollziehen zu können wird im Folgenden zunächst beschrieben wo sich der Beckenboden befindet und wie er aufgebaut ist.
Wie der Name schon verrät, befindet sich der Beckenboden im Bereich des Beckens. Er besteht aus Muskel- und Bindegewebsschichten, die zwischen den Beckenknochen, dem Steißbein und den unteren Lendenwirbeln aufgespannt sind. Der Beckenboden schließt somit den Oberkörper nach unten hin ab. [3]
Einzige Ausnahmen bilden hierbei drei Öffnungen für den Harnkanal, den Enddarm und den Vaginalkanal.
Der muskuläre Anteil wird aufgeteilt in 3 Schichten. Das sogenannte Diaphragma pelvis, Diaphragma urogenitale sowie die Sphinkter- und Schwellkörpermuskulatur (von innen nach außen) [3], [4].
Die am weitesten im Körper innenliegende Schicht, das Diaphragma pelvis, besteht aus trichterförmig angeordneten Muskeln. Sie verlaufen jeweils ungefähr vom vorderen Teil des Beckenknochens nach hinten zu den unteren Lendenwirbeln. Diese Schicht „trägt“ sozusagen direkt die Blase, die weiblichen Geschlechtsorgane sowie das Rektum [3], [4].
Die mittlere Schicht ist das Diaphragma urogenitale. Diese Muskeln spannen sich zwischen den Sitzbeinen des Beckens auf [3], [4].
Die äußerste Schicht der Beckenbodenmuskulatur besteht aus Schließmuskeln der Harnröhre und des Enddarms sowie aus Schwellkörpern und erektilen Muskeln [3], [4].
Der Beckenboden hat in seinem mehrschichtigen Aufbau verschiedene Funktionen. Er …
… begrenzt muskulär die Bauch- und Beckenhöhle [4], [5]
… stützt und stabilisiert die Beckenorgane [5], [6]
… tragen den Großteil der inneren Belastung [4]
… hilft beim Verschluss des Enddarms und der Harnröhre [4], [6] und sorgt somit für Kontinenz
… hilft beim Geschlechtsverkehr den Erregungszustand zu erwirken [4], [5]

Diaphragma Pelvis – Sicht von oben

Diaphragma Urogenitale – Sicht von unten

Sphinkter- und Schwellkörpermuskulatur – Sicht von unten
Beckenboden-dysfunktionen
Die am häufigsten auftretenden Beckenbodendysfunktionen sind Harn- und Stuhlinkontinenz sowie Beckenorganprolapse.
Blaseninkontinenz:
Unter Blaseninkontinenz versteht man eine Blasenschwäche, bei der die Betroffenen Harn verlieren ohne Harndrang zu verspüren. Dies kann in verschiedenen Schweregraden auftreten, von Urinverlust nur bei besonderen Belastungen wie Husten oder Niesen, über Inkontinenz bei großer körperlicher Bewegung wie Laufen bis hin zur Blasenschwäche ohne vermeintlicher Ursache schon im Liegen. [6] Es kann zwischen verschiedenen Formen unterschieden werden [6]. Besonders die sogenannte Stressinkontinenz wird mit schwacher Beckenbodenmuskulatur in Verbindung gebracht.
Stuhlinkontinenz:
Ähnlich wie bei der Blase sind auch beim Darm vor allem die Schließmuskeln für die Kontinenz verantwortlich. Sind diese Muskeln geschwächt oder beeinträchtigt, verliert die betroffene Person Stuhl oder Darmgase ohne Stuhldrang zu verspüren. Die Stuhlkontinenz kann zusammen mit einer Harninkontinenz auftreten [7], ist jedoch generell seltener.
Organprolaps:
Bei einem Prolaps handelt es sich um eine Absenkung von Uterus, Blase und/oder Enddarm bis zum Durchbruch aus dem Körper. Auch hier kann ein zu schwacher Beckenboden die Ursache sein. [4]
Uterus-Prolaps im Verlauf:




Prävention
Deutsches Bundesministerium für Gesundheit (BMG):
„Prävention ist im Gesundheitswesen ein Oberbegriff für zielgerichtete Maßnahmen und Aktivitäten, um Krankheiten oder gesundheitliche Schädigungen zu vermeiden, das Risiko der Erkrankung zu verringern oder ihr Auftreten zu verzögern.“
Für den Fall von Prävention von Beckenbodenbeschwerden ist es daher das Ziel, ein Trainingstool zu entwickeln, das Feedback über das von der Anwenderin durchgeführte Beckenbodentraining gibt.
Beckenbodenstörungen haben einen besorgniserregend negativen Einfluss auf das Alltagsleben von Frauen [6, 7]. Dieser kann von sozialer, psychologischer oder körperlicher Natur sein.
Frauen mit Beckenbodendysfunktionen …
… lehnen wegen ihren Symptomen Einladungen ab. [7]
… fühlen sich weniger selbstbewusst. [8]
… fühlen sich weniger körperlich und sexuell attraktiv. [8]
…fühlen sich weniger weiblich. [8]
… reduzieren die Intensität, Häufigkeit oder die Art ihrer sportlichen Betätigungen. [9]
… verändern die Art und Weise, wie sie eine bestimmte Übung ausführen. [10]
Nichtsdestotrotz gibt es Studien, die darauf hinweisen, dass durch eine Umsetzung von nur 25 % der Präventionsstrategien für Beckenbodendysfunktionen 90 000 Frauen gerettet werden könnten [11].
Es gibt vielseitige Präventionsmaßnahmen, die sowohl selbstständig als auch mit medizinischer Hilfe ausgeübt werden können. Dabei stehen Beckenbodenübungen, sportliche Betätigung und Physiotherapie, sowie das Halten eines gesunden Körpergewichtes im Vordergrund.
Besonders Beckenbodentraining scheint einen positiven Einfluss auf die Behandlung von Beckenbodendysfunktionen zu haben [12]. Daher liegt der Fokus in diesem hier vorgestelltem Projekt auf der Heimanwendung von Beckenbodenübungen.
Take-Home-Message

Fazit
Das frühzeitige Trainieren des Beckenbodens kann dabei helfen, Inkontinenz oder eine Absenkung der Organe im Alter vorzubeugen. Jedoch gibt es auch weitere Vorteile, die weit über eine Prävention hinausreichen und langfristig ein gutes Körpergefühl und somit die physische, sowie die psychische Gesundheit fördern.
Es gibt zahlreiche hilfreiche Übungen und Angebote, die es ermöglichen, eine Trainingsroutine aufzubauen und auszuüben.
Halten Sie sich gerne auf dieser Seite auf dem Laufenden, um aktuelle Forschungserkenntnisse zu den Lasten und Kräften, die auf die Beckenbodenmuskulatur wirken, jederzeit mitzubekommen.
[1] H. Fritsch, Taschenatlas Anatomie, 12., Aktualisierte Auflage. Stuttgart [u.a.]: Thieme, 2018.
[2] „Anzahl der Menschen mit Harninkontinenz in Deutschland nach Geschlecht 2011“, Statista. Zugegriffen: 19. September 2023. [Online]. Verfügbar unter: https://de.statista.com/statistik/daten/studie/275616/umfrage/anzahl-der-menschen-mit-harninkontinenz-in-deutschland-nach-geschlecht/
[3] B. N. Tillmann, Atlas der Anatomie des Menschen: mit Muskeltabellen. in Springer-Lehrbuch. Berlin, Heidelberg: Springer Berlin Heidelberg, 2016. doi: 10.1007/978-3-662-49288-8.
[4] M. Schünke, E. Schulte, und U. Schumacher, THIEME Atlas of anatomy, Third edition. New York ; Stuttgart ; Delhi ; Rio de Janeiro: Thieme, 2020.
[5] Georg Thieme Verlag KG und U. Henscher, Physiotherapie in der Gynäkologie, [4. Auflage]. Stuttgart: Georg Thieme Verlag, 2022.
[6] K. Goeschen und P. P. Petros, Urogynäkologie aus Sicht der Integraltheorie. Berlin, Heidelberg: Springer Berlin Heidelberg, 2009. doi: 10.1007/978-3-540-88355-5.
[7] „Inkontinenz unter Frauen – Umgang mit Blasenschwäche“, Statista. Zugegriffen: 19. September 2023. [Online]. Verfügbar unter: https://de.statista.com/statistik/daten/studie/1231339/umfrage/umfrage-zum-umgang-mit-blasenschwaeche-unter-frauen-in-deutschland/
[8] L. M. Segedi, K. P. Ilić, A. Curcić, und N. Visnjevac, „Quality of life in women with pelvic floor dysfunction“, Vojnosanit. Pregl., Bd. 68, Nr. 11, S. 940–947, Nov. 2011, doi: 10.2298/vsp1111940m.
[9] J. G. Dakic, J. Cook, J. Hay-Smith, K.-Y. Lin, und H. Frawley, „Pelvic floor disorders stop women exercising: A survey of 4556 symptomatic women“, J. Sci. Med. Sport, Bd. 24, Nr. 12, S. 1211–1217, Dez. 2021, doi: 10.1016/j.jsams.2021.06.003.
[10] I. Nygaard, J. O. DeLancey, L. Arnsdorf, und E. Murphy, „Exercise and incontinence“, Obstet. Gynecol., Bd. 75, Nr. 5, S. 848–851, Mai 1990.
[11] J. O. L. DeLancey, „The hidden epidemic of pelvic floor dysfunction: Achievable goals for improved prevention and treatment“, Am. J. Obstet. Gynecol., Bd. 192, Nr. 5, S. 1488–1495, Mai 2005, doi: 10.1016/j.ajog.2005.02.028.
[12] O. Goldstick und N. Constantini, „Urinary incontinence in physically active women and female athletes“, Br. J. Sports Med., Bd. 48, Nr. 4, S. 296–298, Feb. 2014, doi: 10.1136/bjsports-2012-091880.
Bild- und Videomaterial auf dieser Seite: © Labor für Biomechanik

